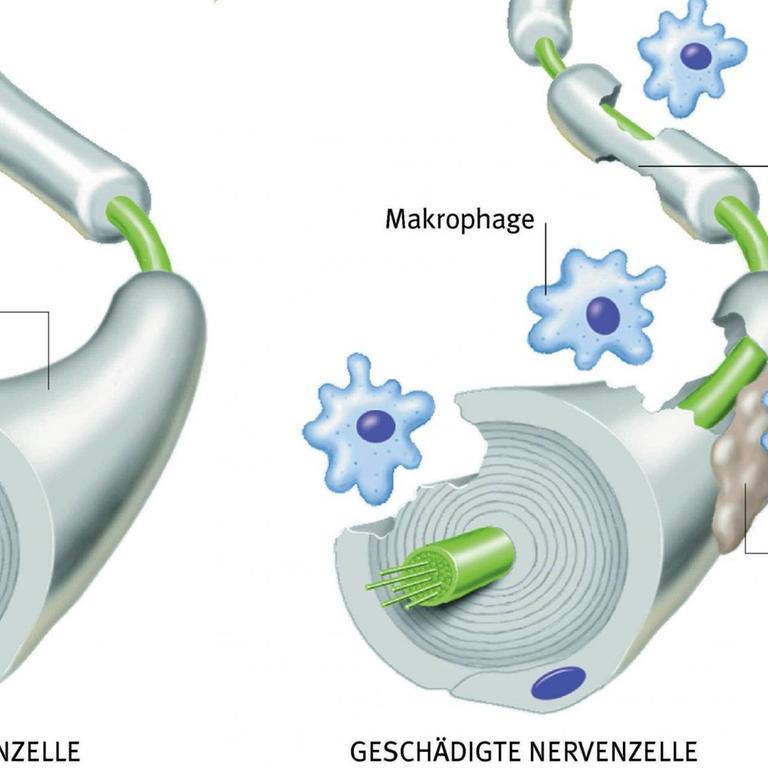
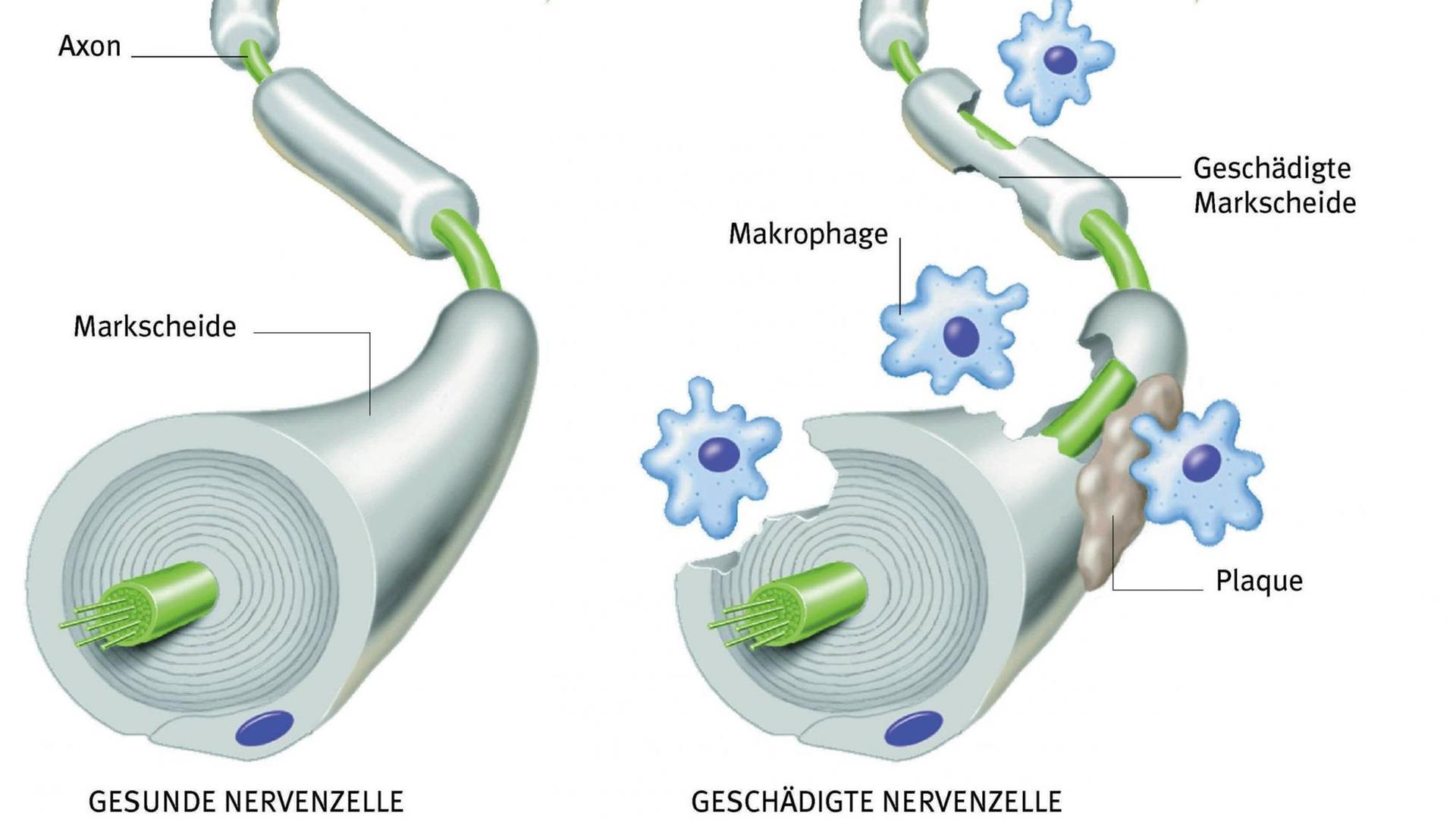
Die Multiple Sklerose ist eine Autoimmunkrankheit. Das bedeutet: Abwehrzellen greifen dabei nicht wie gewünscht fremde Infektionserreger an, sondern die Isolationsschicht der körpereigenen Nervenzellen: Die Folgen sind Lähmungen und Missempfindungen wie Kribbeln und Taubheit. Überraschenderweise finden sich solche fehlgeleiteten Abwehrzellen im Blut von praktisch allen Menschen, so der MS-Spezialist Ralf Gold von der Ruhr-Universität Bochum. Nur werden sie bei Gesunden von einer Art Immunpolizei in Schach gehalten.
"Und sobald diese Regulation durch die Immunpolizei aus irgendwelchen Gründen, sei es durch vielleicht eine Virusinfektion oder andere äußere Ereignisse, nachlässt, dann können die ersten Schübe bei der MS entstehen."
"Und sobald diese Regulation durch die Immunpolizei aus irgendwelchen Gründen, sei es durch vielleicht eine Virusinfektion oder andere äußere Ereignisse, nachlässt, dann können die ersten Schübe bei der MS entstehen."
Toleranz impfen
Entscheidend für die Gesundheit ist also die richtige Balance zwischen aggressiven Abwehrzellen und regulatorischen Zellen, die verhindern, dass sie versehentlich das Nervensystem attackieren. Genau an dieser Stelle will Christina Krienke ansetzen. "Mit unserem neuartigen Therapieansatz wollen wir Toleranz induzieren."
Am Forschungszentrum TRON der Universität Mainz arbeitet sie an einem Impfstoff gegen die Multiple Sklerose, und zwar in Kooperation mit BioNTech. Deren RNA-Impfstoffe sollen ja eigentlich das Immunsystem anregen, und es zum Beispiel gegen SARS-CoV-2 in Stellung bringen.
"Normalerweise induziert man über die RNA-Impfungen eine sehr starke Immunantwort. Und wir können jetzt über eine spezielle Modifikation der RNA, die RNA ins Immunsystem einschleusen, ohne dass sie wirklich erkannt wird. Und darüber können wir eben Toleranz induzieren, was wichtig ist für die Therapie von Autoimmunerkrankungen."
Das Immunsystem braucht Ziel und Hinweis
Das Immunsystem braucht für die Aktivierung zwei Informationen: ein konkretes Ziel und einen Hinweis, dass es überhaupt aktiv werden soll. Ein solcher Hinweis ist freie RNA, denn sie tritt vor allem während einer Infektion auf und aktiviert deshalb das Immunsystem. Das wäre hier fatal. Es geht ja genau darum, fehlgeleitete Immunreaktionen zu unterbinden.
Durch die chemische Modifikation wird dieser spezielle RNA-Impfstoff aber quasi unsichtbar und löst keine Immunreaktion aus, sondern führt im Gegenteil zur Stärkung der regulatorischen Zellen. In Mäusen mit einer der MS ähnlichen Krankheit stellt eine RNA-Impfung tatsächlich gezielt die Toleranz für die Isolationsschicht der Nerven wieder her.
"Wenn wir therapeutisch die RNA applizieren, das heißt, man sieht schon, dass auf alle Fälle der Schwanz gelähmt ist beziehungsweise, dass auch schon ein Hinterbeinchen gelähmt ist. Dann können wir es wirklich soweit wieder reduzieren, dass nur noch die Schwanzspitze gelähmt ist oder dass man wirklich gar keine Symptome mehr bis zum Ende sieht. Dass die Mäuse sich wirklich fast komplett von der Krankheit erholen."
Bei unterschiedlichen Mausmodellen erprobt
Das klingt vielversprechend, es gibt aber einen Haken. Um die Krankheit bei den Mäusen auszulösen, spritzt man ihnen einen bestimmten Bestandteil der Nerven-Isolationsschicht. Und weil sie das wusste, konnte Christina Krienke die RNA-Impfung genau auf dieses Molekül oder Antigen maßschneidern. Bei MS-Patienten greift die Autoimmunreaktion aber gleichzeitig viele Moleküle an. Welche, das ist meist gar nicht genau bekannt.

Deshalb hat Christina Krienke ihre RNA-Impfung bei ganz unterschiedlichen Mausmodellen der MS erprobt. Dabei zeigte sich ein sogenannter Nachbareffekt: Die regulatorischen Zellen zielen zwar auf eine Art von fehlgeleiteten Immunzellen ab. Aber ihre beruhigenden Botenstoffe bremsen offenbar alle aggressiven Zellen rund um die Isolationsschicht der Nerven mit aus. Und das ohne die Abwehr gegen Viren oder Bakterien zu schwächen.
Die Ergebnisse der Mausversuche hält MS-Experte Ralf Gold für hochspannend. "Diese Impfung wäre ein völlig neuer Ansatz, wenn sie denn von der Maus so gut auf den Menschen übertragbar ist."
Der Weg von der Maus zum Menschen ist weit, auch weil Menschen eine viel größere Vielfalt aufweisen als Versuchstiere, sowohl was ihr Erbgut als auch was die konkreten Krankheitsverläufe betrifft. Christina Krienke arbeitet deshalb aktuell mit weiteren Mausstämmen und auch an umfangreichen Sicherheitsstudien. Sind sie erfolgreich Und dann hofft sie, auch die ersten menschlichen Patienten behandeln zu können.
"Eine genaue Zeit kann ich jetzt nicht sagen, aber es ist definitiv angedacht, in den nächsten Jahren eben dann auch eine Phase eins zu starten."